Dal direttore sanitario del Don Mottola Medical Center, dottor Soccorso Capomolla, riceviamo e pubblichiamo:
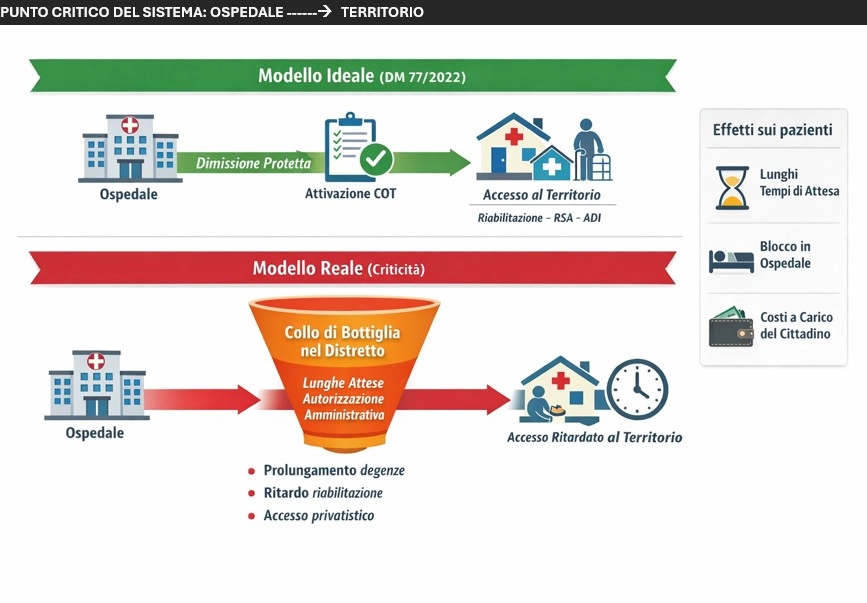
La riforma dell’assistenza territoriale introdotta dal DM 77/2022 nasce con un obiettivo preciso: rafforzare l’integrazione tra ospedale e territorio e garantire percorsi di cura continui e appropriati per i pazienti fragili e non autosufficienti. In questo modello organizzativo, la Centrale Operativa Territoriale (COT) e i Distretti sanitari dovrebbero rappresentare il motore della continuità assistenziale, facilitando le dimissioni protette dall’ospedale e attivando rapidamente i servizi sociosanitari del territorio.
Ecco i primi intoppi
La realtà operativa, tuttavia, mostra spesso un quadro più complesso. Un esempio concreto emerge dall’esperienza del Don Mottola Medical Center, struttura sociosanitaria accreditata che ha recentemente avviato la fase di contrattualizzazione con il sistema sanitario. A circa due mesi dall’avvio, i dati mostrano un’evidente difficoltà nel funzionamento dei meccanismi di autorizzazione territoriale: a fronte di circa 98 istanze di ricovero presentate dal territorio, soltanto 9 sono state lavorate e autorizzate.
Continuità assistenziale non garantita
Ancora più significativa è la situazione sul versante della continuità assistenziale ospedale-territorio. Per diverse richieste di dimissione protetta provenienti dall’ospedale si registrano tempi di attesa rilevanti (media 11,3 gg; min 7 – max 23 gg); tali tempi sono fortemente disallineati rispetto agli standard del DM 77 (72 ore) e alle altre realtà calabresi (5 giorni). Diversi reparti per acuti hanno attivato processi di dimissione protetta che sono stati puntualmente disattesi, spingendo molti caregiver ad acquistare il LEA (il ricovero) di tasca propria.
Il Distretto? Una macchina che non risponde
Tutto questo accade mentre i moduli appropriati sul territorio erano disponibili ad accogliere i pazienti. A due mesi dalla contrattualizzazione, nonostante le reiterate richieste al Distretto, non sono state ancora fornite le credenziali di accesso alla piattaforma COT all’unica struttura territoriale operante sul territorio. Il mancato accesso di fatto congela l’offerta e la messa a disposizione dei posti liberi, creando un cortocircuito della continuità assistenziale e impedendo così il raccordo intra ed extraterritoriale.
Altri episodi evidenziano ulteriormente le criticità del sistema. Un paziente affetto da frattura sottocapitata del femore, sottoposto a intervento di endoprotesi d’anca e affetto da demenza, è stato dimesso dall’Unità Operativa di Ortopedia con un’indicazione clinica molto chiara: “necessità di ricovero presso una struttura organizzata per assistenza continua”.
Tutti i limiti della rete territoriale
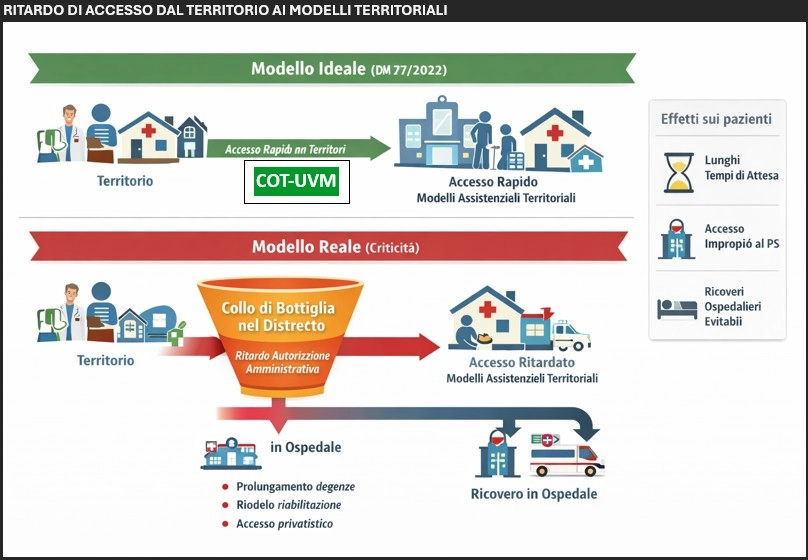
Nonostante questa indicazione, il paziente è stato inviato al domicilio. I familiari, non riuscendo a ottenere una presa in carico tempestiva da parte della rete territoriale, sono stati costretti a ricorrere privatamente a una RSA di livello R2, rivelatasi poi inadeguata rispetto al fabbisogno assistenziale del paziente. Ed ancora: una dimissione protetta richiesta dal reparto acuti è stata bloccata con richiesta di nuova valutazione specialistica da parte dell’UVM, contravvenendo al DM 77/2022 che identifica la prerogativa della dimissione in capo al responsabile dell’Unità Operativa e assegna all’UVM la scelta appropriata del setting. Un paziente in stato di coma profondo, dimesso dall’ospedale in data 25.02.2026 con piano terapeutico di Nutrizione Parenterale (LEA), è stato autorizzato solo dopo 23 giorni.
I pazienti rimangono nei reparti
Il risultato è un paradosso: pazienti che potrebbero essere presi in carico dal territorio rimangono nei reparti ospedalieri per giorni o settimane, occupando letti per acuti, mentre altri pazienti fragili vengono dimessi al domicilio pur in presenza di indicazioni cliniche verso strutture assistenziali organizzate, con notevoli disagi per i caregiver. L’analisi dei tempi procedimentali evidenzia uno scostamento significativo tra gli standard previsti dalla normativa nazionale e la situazione operativa registrata nel territorio dell’ASP di Vibo Valentia. Nei percorsi riabilitativi post-acuti, i tempi amministrativi devono necessariamente essere determinati dal bisogno clinico e dalla necessità di garantire la continuità tra ospedale e territorio.
I costi lievitano
Ritardi di diverse settimane risultano incompatibili con la natura dei percorsi assistenziali e determinano ricoveri ospedalieri impropri, ritardi nei trattamenti riabilitativi e il trasferimento dei costi sanitari sui cittadini. Tali ritardi producono un utilizzo economicamente inefficiente delle risorse pubbliche: il mantenimento di pazienti stabilizzati in reparti per acuti presenta un costo giornaliero nettamente superiore rispetto ai setting territoriali appropriati già contrattualizzati (Degenza per acuti vs Riabilitazione estensiva: € 814,19 – € 195,87 = € 618,32/die; Degenza per acuti vs RSA medicalizzata intensiva: € 814,19 – € 218,00 = € 596,19/die). Un differenziale economico che assume immediata rilevanza amministrativa.
Strutture accreditate fuori dalla rete organizzativa
La mancata tempestiva attivazione dei percorsi, le difficoltà del Punto Unico di Accesso e la mancata integrazione delle strutture accreditate potrebbero configurare una situazione suscettibile di rilievo nell’ambito del monitoraggio nazionale dei Livelli Essenziali di Assistenza (LEA), oggetto di verifica da parte del Tavolo nazionale, del Ministero della Salute e della Struttura Commissariale per il Piano di rientro della Regione Calabria. Strumenti come la COT e l’UVM rischiano così di trasformarsi in un vero e proprio collo di bottiglia.
Bisogni sanitari e risposte assistenziali
Il DM 77 ha indicato una strada precisa: costruire un sistema sanitario integrato. Il Distretto Sanitario impegna il 47% delle risorse attribuite con il budget annuale dell’ASP. Nel modello delineato dal decreto, il distretto assume un ruolo strategico che va oltre la mera gestione amministrativa: esso rappresenta il luogo di sintesi tra bisogno sanitario e risposta assistenziale. Quando il distretto si ferma, si ferma la cura.
Disattese le direttive del DM maggio 2022
È nel passaggio tra ospedale e territorio che si decide se un paziente fragile continuerà il proprio percorso o resterà intrappolato in attese e ritardi. In questo modello, il distretto non è un ufficio burocratico, ma il regista della presa in carico. Eppure, troppo spesso, la logica burocratica finisce per prevalere sulla clinica. Quando il tempo amministrativo supera il tempo della malattia, il sistema si incrina.
Si aspettano settimane per riprendere le cure
Un paziente dimesso da un reparto per acuti non può attendere settimane per accedere alla riabilitazione. In quei giorni si gioca il recupero funzionale e si prevengono complicanze. Ritardare significa compromettere gli esiti e mettere a rischio la dignità della persona. Non si tratta di casi isolati, ma di una criticità strutturale che emerge quando il distretto perde la sua funzione di governo.
Degenze ospedaliere prolungate
In nessuna norma – né nel DPCM 12 gennaio 2017 né nel DM 77/2022 – si afferma che il percorso di cura debba essere subordinato a formalismi non previsti. Al contrario, il sistema è costruito per garantire tempestività. Quando ciò non avviene, le conseguenze sono degenze inappropriate e famiglie costrette a sostenere direttamente costi che dovrebbero essere garantiti dal servizio pubblico.
Strutture accreditate: le vere alternative
Nel sistema sanitario italiano, le strutture private accreditate non sono un’alternativa al pubblico, ma una sua estensione. Sono parte integrante della rete. Escluderle o limitarne l’operatività significa indebolire l’intero sistema. Serve un cambio di paradigma: dal controllo delle pratiche al governo dei percorsi; dalla burocrazia alla clinica.
La burocrazia: cancro della sanità
La governance distrettuale deve configurarsi come funzione attiva di governo clinico-organizzativo, orientata alla risposta al bisogno di salute. Perché questo modello funzioni, è necessario che ospedali, distretti, COT e strutture sociosanitarie condividano un approccio orientato alla soluzione dei problemi. Per questo appare oggi necessario un urgente raccordo sovraordinato della Direzione sanitaria aziendale, affinché gli snodi del percorso del paziente non diventino strumenti di potere discrezionale, ma di responsabilità proattiva.